TRUNG TÂM Y TẾ HUYỆN KIM THÀNH
Mọi thứ cần biết về rắn cắn
Rắn độc cắn là một tai nạn hay gặp (đặc biệt ở nông thôn và miền núi) gây nguy hiểm có thể dẫn đến tử vong hoặc tàn phế. Có nhiều loại rắn, đặc điểm gây bệnh không những khác nhau giữa các loài rắn, mà ngay trong cùng một loài, đặc điểm này cũng khác nhau tuỳ từng địa phương, nên cách xử trí cũng có những đòi hỏi khác nhau. Điều trị rắn độc cắn theo kinh nghiệm dân gian có kết quả hạn chế và chưa được kiểm chứng.
Ở Việt nam có hai nhóm rắn chính: rắn hổ (cạp nia, cạp nong, hổ mang...) và rắn lục.
+ Nọc độc rắn hổ có tác dụng gây liệt cơ, nguy hiểm nhất là liệt cơ hô hấp, dẫn đến tử vong.
+ Nọc rắn lục chủ yếu gây chảy máu, tan máu, hoại tử tổ chức.
Ngoài ra, rắn cắn có thể gây nhiễm trùng nặng do nhiễm bẩn vết cắn.
Hàng năm trên thế giới có 30.000 đến 40.000 ngời bị rắn độc cắn, trong đó tử vong khoảng 2000. Nước Mỹ có 6000 đến 8000 ngời bị rắn cắn mỗi năm, tử vong do rắn hổ cắn là 9%, do rắn lục là 0,2%.
Triệu chứng thường xuất hiện sau khi bị rắn cắn 2 - 4 giờ, có thể đến 8 giờ. Triệu chứng xuất hiện càng sớm, thường tổn thương càng nặng.
Tai nạn rắn cắn thường xảy ra vào mùa hè (vì rắn là loại động vật ngủ đông). Khi nhìn vết răng cắn để lại trên da, có thể phân biệt rắn độc với rắn không độc (đòi hỏi phải có kinh nghiệm): Rắn không độc thường vết răng rắn thường là một vòng cung, đều nhau, còn rắn độc sẽ để lại 2 vết sâu hơn hẳn các vết răng khác -> đó là 2 móc độc. Nọc rắn đi vào cơ thể theo đường bạch mạch, do đó khi bị rắn cắn cần garô bạch mạch mới có tác dụng, không garô động mạch hay tĩnh mạch.
2. Triệu chứng
2.1. Họ rắn hổ
- Khởi đầu thường là rối loạn cảm giác: tê lưỡi, đau họng, khó nuốt (do tổn thương các dây thần kinh của vùng hầu họng).
- Tiếp theo, bệnh nhân sẽ khó mở mắt (do liệt cơ nâng mi), khó há miệng, nhìn mờ (do giãn đồng tử).
- Giai đoạn toàn phát, bệnh nhân sẽ dần dần liệt toàn bộ các cơ, đặc biệt nguy hiểm là liệt cơ hô hấp, đồng tử giãn to. Bệnh nhân thường vẫn tỉnh, trừ trường hợp tổn thương thần kinh do nhiễm độc quá nặng.
- Một số trường hợp có thể có loạn nhịp tim nặng dẫn tới tử vong.
- Tổn thương tại chỗ cắn:
. Rắn cạp nia (thân có khoang đen trắng), cạp nong (thân có khoang đen vàng: thường không có tổn thương gì, nhiều khi rất khó nhìn thấy, nếu không bị chích rạch.
. Rắn hổ mang: hoại tử, phù nề lan rộng quanh vùng rắn cắn, có thể phù nề toàn bộ chi bị cắn.
- Sẽ có rất nhiều biến chứng có thể xuất hiện trong thời gian này: nhiễm trùng, loét, sốt cao...
- Nguyên nhân tử vong chủ yếu của rắn hổ cắn là suy hô hấp do liệt các cơ hô hấp, và tổn thương các trung tâm sống còn của thân não do tổn thương thần kinh.
2.2. Rắn lục cắn:
Tổn thương hay gặp nhất là hoại tử tại chỗ. Xung quanh vùng bị rắn cắn xuất hiện hoại tử, da có màu đen, tổ chức phía trên và quanh vùng hoại tử thường phù cứng, đỏ tím, đau. Hoại tử và phù nề sẽ lan nhanh lên phía trên (theo đường đi của bạch mạch), càng rộng khi rắn càng độc.
Có thể có tình trạng rối loạn đông máu, gây chảy máu, hay gặp nhất là đái ra máu. Dấu hiệu này hay gặp đối với rắn lục ở miền Trung, miền Bắc ít gặp hơn. Một số loài rắn còn gây ra tán huyết cấp.
Rắn lục hầu như không gây nên tình trạng liệt cơ, trừ rắn chàm quạp có ở Nam bộ và Nam Trung bộ.
3. Xử trí
3.1. Xử trí tại chỗ
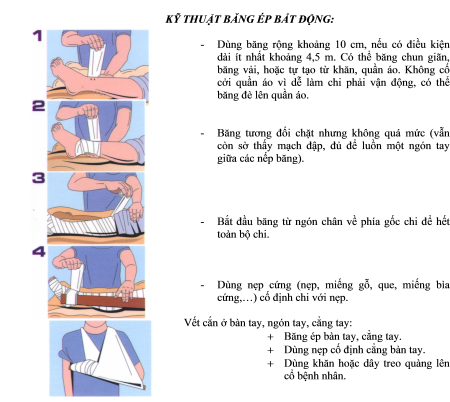
- Ga rô bạch mạch bằng cách băng ép toàn bộ phần chi phía trên chỗ rắn cắn. Không được băng chặt, vì nếu làm garô chặt không những không có tác dụng mà còn nguy hiểm do cản trở tuần hoàn động mạch và tĩnh mạch. Garô bạch mạch có tác dụng làm chậm sự xâm nhập của nọc rắn vào cơ thể, giành giật thời gian để kịp thời tiến hành các biện pháp điều trị đặc hiệu.
- Không chích rạch chỗ rắn cắn vì thường động tác này không có tác dụng rút nọc rắn khỏi cơ thể, mà còn dễ gây nhiễm trùng. Có thể hút nọc rắn ra bằng các dụng cụ chuyên dụng như giác hút ...
- Xử trí tiếp theo:
. Nếu xác định được loại rắn, có thể tiêm huyết thanh chống nọc rắn, đây là biện pháp điều trị đặc hiệu và có hiệu quả nhất.
. Nếu xác định con rắn chắc chắn là rắn độc: chuyển đi bệnh viện ngay.
. Nếu chưa rõ: theo dõi chặt tình trạng nạn nhân, nếu bắt đầu có xuất hiện những dấu hiệu đầu tiên (như đã mô tả ở trên) phải chuyển đi bệnh viện ngay. Cần chú ý là nếu chờ như vậy nhiều khi cũng làm chậm trễ việc điều trị tích cực - do đó nếu không có phương tiện cần thiết đảm bảo cấp cứu và vận chuyển thì không nên giữ nạn nhân lại theo dõi.
3.2. Vận chuyển cấp cứu
- Cần phải theo dõi sát tình trạng hô hấp của bệnh nhân, nếu bệnh nhân thở nhanh > 30 lần/phút, yếu, hoặc xuất hiện tím môi phải hô hấp nhân tạo ngay. Vì nguyên nhân tử vong hàng đầu là suy hô hấp do liệt cơ hô hấp, nên nếu không được hô hấp nhân tạo kịp thời, có thể bệnh nhân sẽ chết trước khi đến được bệnh viện.
- Nếu bệnh nhân bị hoại tử: rửa sạch bằng nước muối sinh lý, dùng gạc sạch đậy lên, băng lại, rồi chuyển đi bệnh viện.
- Có thể dùng kháng sinh cho bệnh nhân trước khi chuyển đi bệnh viện.
- Tiêm SAT nếu có thuốc./.
Khoa Hồi sức tích cực - Chống độc BV Bạch Mai




 GIỚI THIỆU CHUNG
GIỚI THIỆU CHUNG LỊCH SỬ HÌNH THÀNH
LỊCH SỬ HÌNH THÀNH BAN GIÁM ĐỐC
BAN GIÁM ĐỐC SƠ ĐỒ TỔ CHỨC
SƠ ĐỒ TỔ CHỨC CÁC BÁC SĨ
CÁC BÁC SĨ DỊCH VỤ CẤP CỨU
DỊCH VỤ CẤP CỨU DỊCH VỤ NGOẠI TRÚ
DỊCH VỤ NGOẠI TRÚ DỊCH VỤ NỘI TRÚ
DỊCH VỤ NỘI TRÚ KHÁM SỨC KHỎE
KHÁM SỨC KHỎE BẢNG GIÁ DỊCH VỤ
BẢNG GIÁ DỊCH VỤ DỊCH VỤ KHÁC
DỊCH VỤ KHÁC Tin nội bộ
Tin nội bộ CHẤT LƯỢNG BỆNH VIỆN
CHẤT LƯỢNG BỆNH VIỆN KẾ HOẠCH BỆNH VIỆN
KẾ HOẠCH BỆNH VIỆN HOẠT ĐỘNG BỆNH VIỆN
HOẠT ĐỘNG BỆNH VIỆN LỊCH CÔNG TÁC
LỊCH CÔNG TÁC TUYỂN DỤNG
TUYỂN DỤNG THƯ CẢM ƠN
THƯ CẢM ƠN BỆNH A-Z
BỆNH A-Z THUỐC A-Z
THUỐC A-Z SỐNG KHỎE
SỐNG KHỎE THÔNG TIN Y TẾ
THÔNG TIN Y TẾ Y HỌC THƯỜNG THỨC
Y HỌC THƯỜNG THỨC CHẨN ĐOÁN VÀ ĐIỀU TRỊ
CHẨN ĐOÁN VÀ ĐIỀU TRỊ CHÂN TRỜI Y HỌC RỘNG MỞ
CHÂN TRỜI Y HỌC RỘNG MỞ PHƯƠNG THUỐC KỲ DIỆU
PHƯƠNG THUỐC KỲ DIỆU DÀNH CHO BỆNH NHÂN
DÀNH CHO BỆNH NHÂN HỒI SỨC CẤP CỨU
HỒI SỨC CẤP CỨU CHUYÊN KHOA NỘI
CHUYÊN KHOA NỘI CHUYÊN KHOA NHI
CHUYÊN KHOA NHI Y HỌC CỔ TRUYỀN
Y HỌC CỔ TRUYỀN CHUYÊN KHOA SẢN
CHUYÊN KHOA SẢN BỆNH TRUYỀN NHIỄM
BỆNH TRUYỀN NHIỄM CHUYÊN KHOA NGOẠI
CHUYÊN KHOA NGOẠI CÁC CHUYÊN KHOA KHÁC
CÁC CHUYÊN KHOA KHÁC CHĂM SÓC ĐIỀU DƯỠNG
CHĂM SÓC ĐIỀU DƯỠNG Tài liệu hành chính
Tài liệu hành chính Tài liệu chuyên môn
Tài liệu chuyên môn Tài liệu hình ảnh
Tài liệu hình ảnh VĂN BẢN
VĂN BẢN BÀI HỌC CUỘC SỐNG
BÀI HỌC CUỘC SỐNG HOÀN THIỆN BẢN THÂN
HOÀN THIỆN BẢN THÂN ĐỌC SÁCH CÙNG BẠN
ĐỌC SÁCH CÙNG BẠN TIN HỌC NGOẠI NGỮ
TIN HỌC NGOẠI NGỮ KHOA HỌC NGHỆ THUẬT
KHOA HỌC NGHỆ THUẬT LỊCH SỬ VĂN HÓA
LỊCH SỬ VĂN HÓA THƯ GIÃN GIẢI TRÍ
THƯ GIÃN GIẢI TRÍ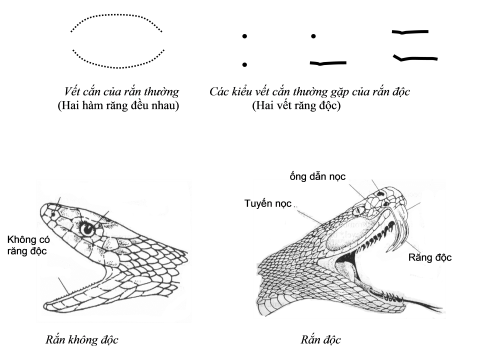


 THỰC HÀNH ĐỌC ĐIỆN TIM
THỰC HÀNH ĐỌC ĐIỆN TIM 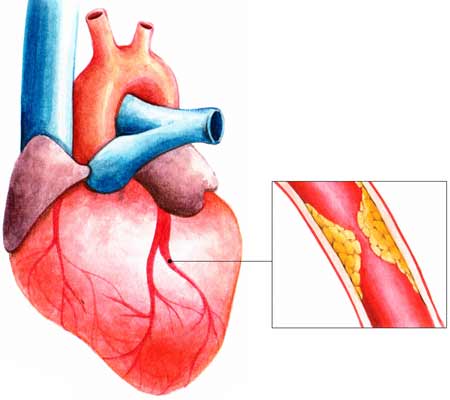 XỬ TRÍ NHỒI MÁU CƠ TIM
XỬ TRÍ NHỒI MÁU CƠ TIM 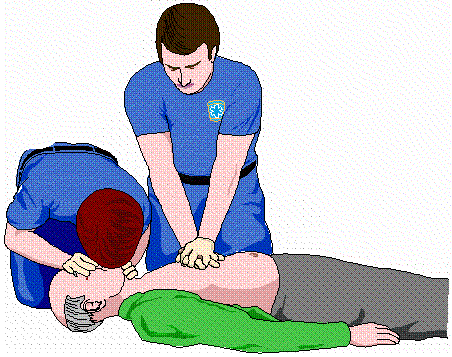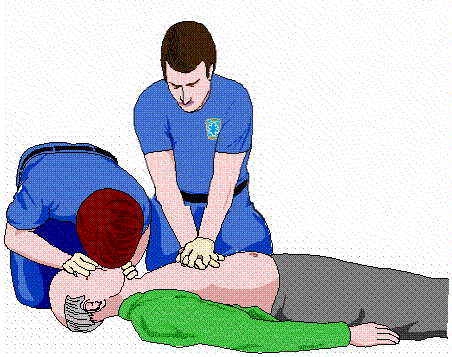 CẤP CỨU NGỪNG TUẦN HOÀN
CẤP CỨU NGỪNG TUẦN HOÀN 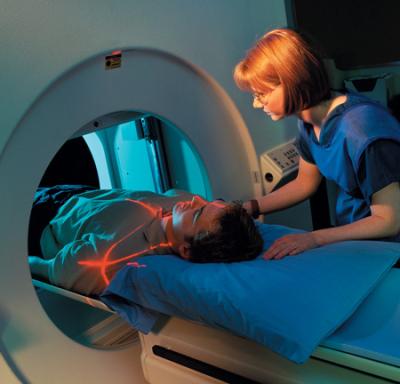 HƯỚNG DẪN ĐỌC CT NGỰC
HƯỚNG DẪN ĐỌC CT NGỰC  HƯỚNG DẪN ĐỌC XQ NGỰC
HƯỚNG DẪN ĐỌC XQ NGỰC  BỆNH TIM VÀ THAI SẢN
BỆNH TIM VÀ THAI SẢN  HƯỚNG DẪN ĐỌC CT Ổ BỤNG
HƯỚNG DẪN ĐỌC CT Ổ BỤNG  CỤC QL KHÁM CHỮA BỆNH
CỤC QL KHÁM CHỮA BỆNH  CẢNH GIÁC DƯỢC
CẢNH GIÁC DƯỢC  Bộ y tế
Bộ y tế  BỆNH VIỆN BẠCH MAI
BỆNH VIỆN BẠCH MAI  CỤC QUẢN LÝ DƯỢC
CỤC QUẢN LÝ DƯỢC  THƯ VIỆN HOA SEN
THƯ VIỆN HOA SEN 