TRUNG TÂM Y TẾ HUYỆN KIM THÀNH
Phác đố điều trị rắn cắn
RẮN ĐỘC CẮN
(Dành cho tuyến huyện)
Có thể bạn quan tâm:
- Dấu hiệu chứng tỏ bạn đang lãng phí cuộc đời?
- Chúng ta hãy dùng tâm Từ Bi để giải độc tố của tự thân
- Muốn thay đổi người khác, hãy thay đổi mình trước tiên
- Giá trị của thời gian
- Khẩu nghiệp ở Việt Nam đang rất nặng!
- Suy ngẫm
ĐẶT VẤN ĐỀ:
- Trong số khoảng 3000 loài rắn trên thế giới, có khoảng 600 (20%) loài là rắn độc. Phần rất lớn các loài rắn độc này thuộc về hai họ Elapidae và Viperidae.
- Rắn cắn là nguyên nhân quan trọng nhất trong số các trường hợp nhiễm nọc độc do động vật. Tổ chức Y tế thế giới ứơc tính mỗi năm có ít nhất 2,5 triệu trường hợp bị rắn cắn với 125000 người bị tử vong. Đặc biệt là ở các vùng nông thôn thuộc các khu vực nhiệt đới. Do sự can thiệp của con người, rắn đang thay đổi thói quen sống và di chuyển dần về các khu vực thành thị, khiến cho vùng xảy ra rắn cắn rộng hơn.
- Tại Trung tâm chống độc bệnh viện Bạch Mai, rắn độc cắn là một trong những nguyên nhân gây ngộ độc hàng đầu và là một loại nhiễm nọc độc thường gặp nhất.
I. MỘT SỐ ĐIỂM CHUNG:
1. Rắn độc và rắn không độc:
- Phân biệt rắn độc và rắn không độc nhiều khi rất khó. Tuy nhiên ở Việt Nam, chúng ta có thể nhận ra được một số loại rắn độc thường gặp dựa vào các đặc điểm đặc trưng bên ngoài của rắn: rắn hổ mang (khi chuẩn bị tấn công thì cổ bạnh, phát âm thanh đặc trưng), rắn cạp nong (thân mình “khúc vàng khúc đen”), rắn cạp nia (thân mình “khúc trắng khúc đen”), họ rắn lục (đầu to so với thân mình, hình quả trám).
- Rắn độc có thường có hai răng độc lớn (còn gọi là móc độc) và thường ở vị trí răng cửa hàm trên, do đó khi cắn thường để lại vết cắn đặc trưng có thể giúp phân biệt rắn độc. Răng độc đóng vai trò như một kim tiêm dưới da hoặc tiêm bắp (một số trường hợp hiếm gặp thì tiêm trực tiếp tĩnh mạch) dẫn nọc độc vào cơ thể nạn nhân. Một số loại rắn hổ mang mặc dù ở cách nạn nhân một khoảng cách vẫn có thể phun nọc độc về phía nạn nhân và gây tổn thương niêm mạc (mắt), có thể từ đó gây nhiễm độc toàn thân.
- Các loại rắn độc thường gặp ở nước ta:
2.1. Họ rắn hổ (Elapidae):
- Rắn hổ mang: Rắn hổ mang thường (Naja spp), rắn hổ mang chúa (Ophiophagus hannah).
- Rắn cạp nong, cạp nia (Bungarus spp):
+ Cạp nong (B. fasciatus, khoang đen và khoang vàng).
+ Cạp nia (khoang đen và khoang trắng): ở miền Nam là B. candidus, ở miền Bắc là B. Multicintus hoặc B. Slowinski (cạp nia sông Hồng, một chủng mới được phát hiện).
- Rắn biển (Hydrophis spp).
2.2. Họ rắn lục (Viperidae):
- ở nước ta thường gặp rắn lục xanh (Trimeresurus – stejnereri), rắn choàm quạp (ở miền Nam) (Agkistrodon rhodostoma) còn gọi là Lục Mã lai (Rhodostoma malayii).
- Nọc độc:
Nọc độc được tiết ra từ các tuyến nọc riêng, thường là có nối với cuống răng độc bằng một ống dẫn. Nọc độc của rắn có 3 chức năng sau:
- Bất động con mồi.
- Tiêu hoá con mồi.
- Đe doạ kẻ thù.
3.1. Các thành phần của nọc rắn:
- Nọc rắn bao gồm hơn 20 thành phần khác nhau, chủ yếu là protein gồm các enzym và độc tố dạng polypeptide. Nói chung mỗi thành phần có độc tính khác nhau, khi có mặt trong cơ thể bệnh nhân tương tác với nhau trở nên phức tạp hơn. Cùng một loại rắn ở các nơi khác nhau có thể có các độc tính khác nhau.
- Sau đây là giới thiệu khái quát về các loại độc tố trong nọc rắn (đối chiếu các tài liệu với bệnh cảnh lâm sàng rắn cắn ở nước ta):
| Loại nọc rắn | Tác dụng lâm sàng |
Loại rắn |
| Độc tố thần kinh: tiền synape và hậu synape |
Liệt mềm nặng nề: |
Rắn cạp nong, cạp nia |
|
Độc tố thần kinh hậu synape |
Liệt mềm, không nặng nề bằng liệt do độc tố thần kinh tiền synape |
Rắn hổ mang thường (một số, đặc biệt ở miền Nam). Rắn hổ mang chúa. |
| Độc tố với cơ | Tổn thương toàn bộ cơ vân |
Rắn hổ mang các loại, rắn lục |
| Độc tố với thận | Trực tiếp gây tổn thương thận | |
| Độc tố gây hoại tử tổ chức | Trực tiếp gây tổn thương tổ chức ở vị trí cắn và chi bị cắn | Rắn lục, rắn hổ mang thường |
| Độc tố với quá trình đông máu | Tác dụng với quá trình đông máu bình thường, gây chảy máu hoặc hình thành huyết khối |
Rắn lục |
| Độc tố với thành mạch | Tổn thương thành mạch, gây chảy máu | |
| Độc tố với tim | Trực tiếp gây tổn thương tim |
Rắn hổ mang chúa. Rắn hổ mang thường (một số, đặc biệt ở miền Nam) |
- Bên cạnh các thành phần trên, trong nọc rắn còn có thể có chứa hyaluronidase, là một yếu tố gây tiêu huỷ tổ chức liên kết giúp nọc rắn lan tràn nhanh.
- Ngoài tác dụng gây độc, vì bản chất là các protein nên nọc rắn cũng có thể kích thích đáp ứng miễn dịch thông qua IgE gây sốc phản vệ và tử vong sau khi bị rắn cắn.
3.2. Động học của nọc độc:
- Số lượng nọc độc rất thay đổi, tuỳ thuộc nhiều yếu tố: chủng rắn, kích cỡ con rắn, mức độ vết thương cơ học, một răng độc hay cả hai cùng xuyên qua da, số nhát cắn. Bản thân con rắn cũng có thể tự kiểm soát việc nọc độc có được tống ra khi cắn hay không. Có một tỷ lệ các trường hợp bị rắn độc cắn mà số lượng nọc độc được bơm ít, không đủ gây triệu chứng nhiễm độc (gọi là “vết cắn khô”). Ví dụ, tỷ lệ vết cắn khô với rắn hổ mang có thể tới 30 %.
- Tuy nhiên rắn độc không bao giờ hết nọc độc, kể cả sau khi đã cắn nhiều lần, rắn cũng không trở nên ít độc hơn sau khi ăn mồi.
- Nọc độc trong hầu hết các trường hợp được vận chuyển theo đường bạch huyết về tuần hoàn hệ thống. Một số trường hợp hãn hữu, nọc được bơm trực tiếp vào tĩnh mạch (dễ gây sốc phản vệ, nhiễm độc nhanh hơn).
- Các yếu tố ảnh hưởng tốc độ hấp thu, mức độ nặng của nhiễm độc và tốc độ thải trừ nọc độc: độ sâu của vết thương, số lượng nọc độc được bơm vào, kích thước và tác dụng của các thành phần có trong nọc, kích cỡ, tuổi, tình trạng bệnh lý khác của nạn nhân đang có và hoạt động của nạn nhân sau khi bị cắn. Do vậy, các độc tố gây hoại tử và các độc tố khác tác dụng tại chỗ có thể có tác dụng lâm sàng hầu như ngay lập tức sau khi cắn hoặc đốt vì chúng đã có sẵn sàng ngay tại cơ quan đích, trong khi đó các độc tố tác dụng trên toàn thân trước hết phải đi vào tuần hoàn hệ thống.
- Các độc tố có tác dụng trong máu phát huy tác dụng nhanh chóng, các độc tố có cơ quan đích ở ngoài mạch máu như các độc tố thần kinh, độc tố với cơ nói chung phát huy tác dụng chậm hơn hơn. Tuy nhiên, khi biểu hiện lâm sàng thì các triệu chứng thần kinh có thể xuất hiện rất nhanh, sau 60 phút bệnh nhân đã có thể bị liệt.
I. LÂM SÀNG:
1. Rắn hổ cắn:
Các triệu chứng thường gặp của rắn hổ cắn:
| Triệu chứng |
Hổ mang thường |
Hổ chúa | Cạp nia | Cạp nong |
|
* Tại chỗ: - Đau buốt - Vết răng, móc độc - Phù nề lan toả - Hoại tử * Toàn thân: - Sụp mi - Dãn đồng tử - Phản xạ ánh sáng - Há miệng hạn chế, khó nuốt, nói - Khó thở, liệt cơ hô hấp - Liệt chi, phản xạ gân xương giảm - Bloc nhĩ thất - Rối loạn tiêu hoá - Suy thận cấp (tiêu cơ vân) - Nhịp tim nhanh, tăng huyết áp, cầu bàng quang, vã mồ hôi. - Hạ Na máu |
+ + +++ +++ ± ± + ± ± ± ± + + - - |
+ + +++ - + + + + + + ± + + - - |
- ± - - +++ +++ - +++ +++ +++ - + - + + |
- ± - - ++ ++ - ++ ++ ++ - + - ? ? |
- Rắn biển cắn: gây liệt cơ, tan máu. Thông tin về rắn biển cắn ở nước ta còn chưa đầy đủ.
- Độc tố gây liệt của rắn là các độc tố với thần kinh ngoại vi, bệnh nhân có thể bị liệt hoàn toàn (rất dễ nhầm lẫn với hôn mê sâu, thậm chí nhầm lẫn với tình trạng mất não) nhưng vẫn tỉnh táo nếu không bị suy hô hấp nặng. Nếu được điều trị hỗ trợ tốt bệnh nhân vẫn có thể hồi phục hoàn toàn.
2. Rắn lục cắn:
2.1. Tại chỗ:
- Sau khi bị cắn bệnh nhân bị sưng tấy nhanh, chảy máu tại vết cắn, có thể ngay sau khi bị cắn.
- Sau đó vùng bị cắn sưng to, bầm tím, xuất huyết dưới da, xuất huyết trong cơ, phồng rộp, xuất huyết trong bọng nước. Có thể có hội chứng khoang, chèn ép nhiều.
2.2. Toàn thân:
- Chóng mặt, lo lắng, tình trạng sốc.
- Rối loạn đông máu, chảy máu.
- Chảy máu khắp nơi.
- Rối loạn tiêu hoá (nôn, ỉa chảy).
- Suy thận cấp do tiêu cơ vân.
3. Nguyên nhân tử vong:
- Lúc đầu thường do suy hô hấp do liệt cơ hô hấp, cơ hầu họng. Có thể do loạn nhịp tim, tụt huyết áp. Sau đó là do xuất huyết nặng, suy thận, nhiễm trùng nặng.
II. CẬN LÂM SÀNG:
1. Xét nghiệm thông thường:
- Công thức máu, urê, creatinin, điện giải, GOT, GPT, CPK, bilirubin, SpO2, khí máu động mạch (nếu có suy hô hấp, suy thận, sốc).
- Nếu nghi ngờ rắn lục cắn: thời gian máu chảy, máu đông, prothrombin, INR, thời gian hoạt hoá thromboplastin bán phần, fibrinogen, các sản phẩm thoái hoá của fibrin hoặc fibrinogen. Đánh giá sơ bộ rối loạn đông máu kiểu kháng đông bằng “Thời gian đông máu sau 20 phút”, đây là test đơn giản, lấy máu vào một ống nghiệm không chống đông và để yên, đọc kết quả sau 20 phút, nếu máu không đông thì bệnh nhân có rối loạn đông máu kiểu kháng đông.
- Nước tiểu: protein niệu hồng cầu, trụ, urê, creatinin, myoglobin.
- Điện tim.
- Xét nghiệm nhanh xác định loại rắn độc:
- Nguyên lý: dựa trên nguyên lý hấp thụ miễn dịch gắn enzym.
- Mẫu bệnh phẩm: dịch tại vết cắn, máu, nước tiểu bệnh nhân.
III. CHẨN ĐOÁN:
1. Chẩn đoán xác định:
- Đặc điểm của con rắn đã cắn bệnh nhân. Yêu cầu bệnh nhân hoặc gia đình bệnh nhân đem rắn (đã chết hoặc còn sống) đến để nhận dạng. Chú ý không cố gắng bắt hoặc giết rắn, cẩn thận vì đầu rắn đã chết vẫn có thể cắn người và gây ngộ độc
- Triệu chứng của bệnh nhân.
- Xét nghiệm nhanh xác định loại rắn độc.
2. Những trường hợp khó chẩn đoán:
- Bệnh nhân là trẻ nhỏ, người cao tuổi.
- Bệnh nhân không biết bị rắn cắn: khi đang ngủ, trong bóng tối không nhín thấy rắn, vết cắn không rõ, sau khi bị cắn bệnh nhân bị liệt hoàn toàn (thậm chí giống như hôn mê sâu, đồng tử giãn). Trường hợp này đặc biệt hay gặp với rắn cạp nong, cạp nia cắn.
IV. ĐIỀU TRỊ:
Rắn độc cắn là một cấp cứu. Bệnh nhân cần được sơ cứu thích hợp, vận chuyển nhanh chóng và an toàn tới các cơ sở y tế có khả năng cấp cứu hồi sức hoặc có huyết thanh kháng nọc rắn đặc hiệu.
1. Sơ cứu rắn độc cắn:
- Sau khi bị rắn độc cắn cần tiến hành sơ cứu ngay, trước khi vận chuyển bệnh nhân đến bệnh viện. Có thể người khác giúp đỡ hoặc do bản thân bệnh nhân tự làm.
1.1. Mục tiêu của sơ cứu:
- Làm chậm sự hấp thu của nọc độc về tuần hoàn hệ thống.
- Bảo vệ tính mạng của bệnh nhân, kiểm soát các triệu chứng nguy hiểm xuất hiện sớm và ngăn chặn các biến chứng trước khi bệnh nhân đến được cơ sở y tế.
- Vận chuyển bệnh nhân một cách nhanh nhất, an toàn nhất đến cơ sở y tế có điều kiện điều trị thực sự (ví dụ cấp cứu hô hấp, tim mạch tốt hoặc có huyết thanh kháng nọc đặc hiệu).
- Mục tiêu trên hết: không làm gì có hại thêm cho bệnh nhân !
1. 2. Các biện pháp sơ cứu được khuyến cáo:
- Động viên bệnh nhân yên tâm, đỡ lo lắng.
- Không để bệnh nhân tự đi lại. Bất động chi bị cắn bằng nẹp (vì bất kỳ sự vận động nào của chi hoặc co cơ đều làm tăng sự vận chuyển của nọc độc về tuần hoàn hệ thống). Cởi bỏ đồ trang sức ở chi bị cắn vì có thể gây chèn ép khi chi sưng nề.
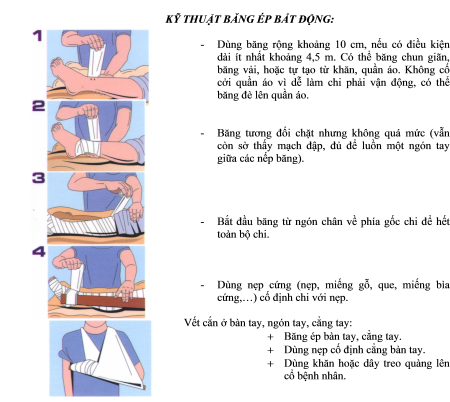
- Cân nhắc biện pháp băng ép bất động với một số loại rắn hổ (rắn cạp nong, cạp nia, hổ mang chúa, rắn biển và một số giống rắn hổ mang thường): băng ép bất động để làm chậm sự xuất hiện triệu chứng liệt. Không băng ép bất động khi rắn lục cắn vì có thể làm nặng thêm tổn thương tại chỗ.
- Vận chuyển bệnh nhân bằng phương tiện đến cơ sở y tế đồng thời với việc duy trì băng ép, bất động. Nếu bệnh nhân liệt thì khai thông đường hô hấp (tư thế, hút đờm rãi,…), hô hấp nhân tạo.
- Tránh can thiệp vào vết cắn vì có thể làm tăng nguy cơ nhiễm trùng, tăng sự hấp thu nọc và dễ chảy máu thêm.
- Duy trì băng ép bất động tới khi bệnh nhân đến được cơ sở y tế có khả năng cấp cứu hồi sức hoặc huyết thanh kháng nọc rắn đặc hiệu (bác sỹ là người quyết định tháo băng ép hay không).
- Vết cắn ở thân mình: ép lên vùng bị cắn nhưng không làm hạn chế cử động thành ngực.
- Vết cắn ở đầu, mặt, cổ: khẩn cấp vận chuyển bệnh nhân đến bệnh viện.
1.2. Không áp dụng các biện pháp sau:
- Các biện pháp sau đã được chứng minh là không có hiệu quả hoặc thấm chí gây hại thêm cho bệnh nhân và do đó không áp dụng.
- Ga rô, trích, rạch, trâm, chọc tại chỗ, hút nọc độc, gây điện giật, đắp các loại thuốc y học dân tộc, hoá chất lên vết cắn, sử dụng hòn đá chữa rắn cắn, chườm lạnh vết cắn (chườm đá).
2. Huyết thanh kháng nọc rắn:
- Huyết thanh kháng nọc rắn (HTKNR) đặc hiệu là thuốc giải độc đặc hiệu với rắn độc cắn, bản chất là các IgG hoặc một phần của IgG được chiết tách từ huyết thanh động vật (thường là ngựa) đã được gây miễn dịch với nọc rắn. Đây là biện pháp điều trị được ưu tiên.
- HTKNR đơn giá chỉ có tác dụng với một chủng rắn nhất định, ví dụ, HTKNR cạp nia chỉ có tác dụng với rắn cạp nia cắn. HTKNR đa giá là tổng hợp của nhiều HTKNR đơn giá do đó có tác dụng với nhiều chủng rắn khác nhau.
- Chỉ định dùng HTKNR: Chỉ định dùng HTKNR khác nhau giữa các nước, sau đây là chỉ định theo khuyến cao của Tổ chức y tế thế giới (WHO):
- Trên một bệnh nhân đã biết rõ hoặc nghi ngờ một loại rắn độc cắn và có một trong các dấu hiệu sau:
Toàn thân:
+ Chảy máu tự nhiên hoặc rối loạn đông máu trên xét nghiệm hoặc giảm tiểu cầu.
+ Dấu hiệu thần kinh: có biểu hiện liệt.
+ Bất thường trên tim mạch: tụt huyết áp, loạn nhịp tim, bất thường trên điện tim.
+ Suy thận cấp.
+ Đái hemoglobin hoặc đái myoglobin hoặc có các bằng chứng khác về tan máu, tiêu cơ vân trên lâm sàng, xét nghiệm.
+ Các bằng chứng khác cho thấy bị nhiễm nọc độc toàn thân.
Tại chỗ:
+ Sưng nề quá một nửa chi bị cắn (không có garô), sưng nề khi bị cắn vào ngón tay, chân.
+ Sưng nề lan rộng tiến triển nhanh.
+ Hạch khu vực sưng đau.
- Nguyên tắc dùng HTKNR:
+ Điều chỉnh liều tuỳ theo từng tình huống cụ thể. Thường dùng đường tĩnh mạch, tiêm/hoặc truyền tĩnh mạch rất chậm (nếu tiêm thì ít nhất là trong 30 phút, có tài liệu khuyến cáo pha loãng (ít nhất theo tỷ lệ 1/10 theo thể tích với NaCL 0,9% hoặc glucose 5%) và tiêm truyền chậm.
+ Dùng càng sớm càng tốt một khi đã có chỉ định.
+ Theo dõi cẩn thận các tác dụng của HTKNR, kể cả các tác dụng giải độc và các tác dụng có hại, đặc biệt là các phản ứng dị ứng và nặng nhất là sốc phản vệ. Chuẩn bị sẵn sàng và xử trí ngay khi xảy ra các tác dụng phụ đó.
3. Các biện pháp cấp cứu, hồi sức:
Các biện pháp cấp cứu, hồi sức, điều trị triệu chứng, điều trị hỗ trợ bệnh nhân cũng đóng vai trò rất quan trọng. áp dụng khi không có HTKNR đặc hiệu hoặc kết hợp với dùng HTKNR đặc hiệu.
- Suy hô hấp: thở ôxy, bóp bóng ambu, đặt nội khí quản, thở máy (thường chỉ cần thở theo phương pháp kiểm soát/hỗ trợ thể tích).
- Chống sốc (có thể do mất nước do nôn, ỉa chảy nhiều hoặc do sốc phản vệ).
- Chống loạn nhịp tim tuỳ theo loại loạn nhịp.
- Điều trị tiêu cơ vân, suy thận cấp: truyền đủ dịch, lợi tiểu, bài niệu cưỡng bức.
- Rối loạn đông máu: truyền các chế phẩm máu tuỳ theo tình trạng bệnh nhân. Nếu không có các chế phẩm máu có thể truyền máu tươi.
- Chăm sóc vết cắn, vết thương, phòng uốn ván, dùng kháng sinh chống nhiễm khuẩn (thường kháng sinh phổ rộng), giảm đau.
RẮN HỔ CẮN
BS. Nguyễn Kim Sơn
Khoa Chống độc BV. Bạch Mai
I. ĐẠI CƯƠNG:
- Rắn hổ cắn là một cấp cứu phải được nhập viện và theo dõi sát tại khoa hồi sức cấp cứu chống độc có máy thở và có huyết thanh kháng nọc rắn hổ. Huyết thanh kháng nọc rắn là phương pháp khử độc đặc hiệu.
- Việc khám kỹ tại chỗ vết cắn rất quan trọng giúp xác định loại rắn độc: vết răng, móc độc, phù nề, hoại tử, độ giãn đồng tử ...Khi nghi ngờ cần phải theo dõi ít nhất 4 - 6 giờ.
- Rắn hổ thường gặp là:
+ Naja kaouthia (Hổ mang bành, Hổ đất, Hổ phì)
+ Ophiophagus hannah ( Hổ mang chúa )
+ Bungarus candidus (Cạp nia, Mai gầm bạc, rắn đen trắng)
+ Bungarus fasciatus ( Cạp nong, Mai gầm, rắn đen vàng )
II. CHẨN ĐOÁN LÂM SÀNG:
1. Chẩn đoán xác định:
1.1.Lâm sàng:
| Triệu chứng | Hổ mang thường | Hổ chúa | Cạp nia | Cạp nong |
|
Tại chỗ: -Đau buốt -Vết răng, móc độc -Phù nề lan toả -Hoại tử |
+ + +++ +++ |
+ + +++ _ |
_ ± _ _ |
_ ± _ _ |
| Triệu chứng | Hổ mang thường | Hổ chúa | Cạp nia | Cạp nong |
|
Toàn thân: -Sụp mi -Giãn đồng tử -Phản xạ ánh sáng -Há miệng hạn chế -Khó thở, liệt cơ hô hấp -Liệt chi, PXGX giảm -Rối loạn nhịp tim, Blôc nhĩ thất -Rối loạn tiêu hoá -Suy thận cấp ( tiêu cơ vân ) |
± + + ± + + _ + + |
± + + ± + + _ + + |
+++ +++ _ +++ +++ +++ + + _ |
++ ++ _ ++ ++ ++ ± + _ |
1.2. Cận lâm sàng:
- Công thức máu chú ý tiểu cầu, khí máu.
- Tỷ lệ prothrombin, fibrinogen, máu chảy, máu đông.
- Phức hợp đông máu ( nếu có thể ).
- Bilan thận: urê, điện giải, creatinin, protein (máu và nước tiểu),
men CK.
- Chức năng gan.
- Điện tim.
2. Chẩn đoán phân biệt:
Việc khám kỹ tại chỗ vết cắn rất quan trọng giúp xác định loại rắn độc: vết răng, móc độc, phù nề, hoại tử, độ giãn đồng tử,...
Rắn cạp nia, cạp nong cắn đôi khi không nhìn rõ vết cắn.
Dấu hiệu giãn đồng tử và phản xạ ánh sáng (PXAS):
+ Rắn cạp nia: giãn tuyệt đối 7 - 8 mm, PXAS rất kém.
+ Rắn cạp nong: giãn tương đối 5 - 6 mm, PXAS kém.
Dấu hiệu liệt thần kinh ngoại vi:
+ Sụp mi: rắn cạp nia cắn sụp mi hoàn toàn nhiều hơn cạp nong (rắn hổ mang bành cắn ít gây sụp mi)
+ Liệt chi: Cạp nia cắn liệt cả gốc lẫn ngọn.
Cạp nong cắn liệt gốc chi là chính.
+ Liệt hô hấp: cạp nia, cạp nong cắn liệt nhiều hơn hổ bành.
III. ĐIỀU TRỊ:
1. Tại chỗ và tuyến cơ sở:
- Không để nạn nhân tự đi, chạy. Không uống rượu hoặc chất kích thích.
- Băng ép bất động bằng bản rộng trên chỗ cắn 5 - 10 cm (có tác dụng không gây tổn thương thêm tại chỗ ), nẹp bất động rồi chuyển ngay đến bệnh viện.
- Rạch rộng chỗ cắn, rạch song song với vết cắn: dài 10 mm, sâu 3 mm. Hút máu bằng giác hút hoặc bằng miệng rồi nhổ đi. Rạch rộng và hút máu: chỉ thực hiện trong 30 phút đầu, sau 1 giờ không làm.
- Không uống hoặc đắp bất kỳ thuốc lá gì lên vết cắn.
- Nếu đau nhiều: nạn nhân là người lớn thì cho paracetamol 1gr tiêm bắp hoặc tiêm tĩnh mạch.
- Nếu dấu hiệu toàn thân hay tại chỗ nhiều, đặt ngay một đường truyền tĩnh mạch ngoại vi ( đặt xa chỗ cắn ) để truyền dịch.
- Nếu không có phương tiện cấp cứu lưu động phải chuyển nạn nhân ngay không mất quá nhiều thì giờ để chờ sơ cứu.
2. Trong khi vận chuyển:
- Phải bất động, vận chuyển nhanh bằng xe cơ giới hoặc xe ôtô cấp cứu. Không đèo bằng xe đạp, xe máy nếu nạn nhân có sốc, truỵ mạch hoặc nạn nhân có liệt chi.
- Nếu có suy hô hấp phải bóp bóng ambu, đặt ống nội khí quản.
- Chú ý điều trị rối loạn huyết động bằng dung dịch cao phân tử.
- Trong khi vận chuyển nên để thõng tay hoặc chân bị cắn.
3. Tại Khoa hồi sức cấp cứu tuyến Huyện và tuyến Tỉnh:
- Sát trùng tại chỗ, chống uốn ván ( tiêm SAT ), kháng sinh dự phòng.
- Thông khí nhân tạo điều khiển (rắn cạp nong, cạp nia, hổ chúa cắn).
- Truyền dịch nhiều phòng suy thận cấp do tiêu cơ vân (rắn hổ mang bành, hổ chúa cắn ).
- Chống phù nề ( corticoid ), chống đau.
- Chống loạn nhịp tim:
+ Nhịp chậm (dùng atropin, isoprenalin, đặt máy tạo nhịp).
+ Nhịp nhanh ( thuốc chẹn bêta ).
- Dùng huyết thanh kháng nọc cho từng loại rắn hổ ( tiêm chậm tĩnh mạch và tiêm tại chỗ ). Chú ý đề phòng sốc phản vệ ( nếu có phải tiêm ngay adrenalin ).
- Chống viêm loét giác mạc.
- Vá da nếu hoại tử lớn.
RẮN LỤC CẮN
BS. Nguyễn Kim Sơn
Khoa Chống độc BV. Bạch Mai
I. ĐẠI CƯƠNG:
- Rắn lục cắn là một cấp cứu phải được theo dõi sát tại khoa hồi sức cấp cứu chống độc có máy thở và có huyết thanh kháng nọc rắn lục. Dùng huyết thanh kháng nọc rắn là phương pháp khử độc đặc hiệu.
- Việc khám tại chỗ vết cắn rất quan trọng. Cần dựa vào dấu hiệu tại chỗ để xác định loại rắn độc: vết răng, móc độc, phù nề, hoại tử...Cần theo dõi ít nhất 2 giờ.
- Rắn lục thường gặp là:
+ Agkistrodon Rhodostoma (Chàm quạp) còn gọi rắn lục Mã lai (Rhodostoma Malayii )
+ Trimeresurus Albolabris (Rắn lục tre, lục đầu vồ đuôi đỏ)
+ Trimeresurus Stejnereri (Rắn lục xanh )
+ (Rắn Khô mộc)
ii. CHẨN ĐOÁN LÂM SÀNG:
1. Chẩn đoán xác định:
1.1. Lâm sàng:
1.1.1. Tại chỗ:
- Vài phút sau khi bị cắn sưng tấy nhanh kèm theo hoại tử lan toả, tại chỗ cắn máu chảy liên tục không tự cầm.
- Sau 6 giờ toàn chi sưng to, tím.
- Sau 12 giờ hoại tử, phỏng rộp.
1.1.2. Toàn thân:
- Chóng mặt, lo lắng, tình trạng sốc.
- Rối loạn đông máu.
- Rối loạn tan máu.
- Chảy máu khắp nơi.
- Chảy máu tiêu hoá (nôn, ỉa máu).
- Suy thận cấp do tiêu cơ vân (Rhabdomyolyse).
1.2. Cận lâm sàng:
- Công thức máu: tiểu cầu (thường giảm nặng) , khí máu.
- Phức hợp đông máu thường thấy rối loạn: tỷ lệ Prothrombin giảm, Fibrinogen giảm, máu chảy- máu đông kéo dài. Nặng có thể thấy đông máu rải rác trong lòng mạch (CIVD).
- Bilan thận: urê, điện giải, creatinin, protein (máu và nước tiểu), men CK tăng.
- Chức năng gan rối loạn.
- Điện tim.
2. Chẩn đoán phân biệt:
Cần phân biệt các phù nề ở một chi sau một chuyến đi trong rừng phải coi như vết cắn do rắn lục và phải theo dõi ít nhất 2 giờ để điều trị kịp thời.
III.ĐIỀU TRỊ:
1. Tại chỗ:
- Không để nạn nhân tự đi, chạy. Không uống rượu hoặc chất kích thích.
- Băng ép bất động bằng bản rộng trên chỗ cắn 5 - 10 cm (có tác dụng không gây tổn thương thêm tại chỗ), nẹp bất động rồi chuyển ngay đến bệnh viện.
- Rạch rộng chỗ cắn, rạch song song với vết cắn: dài 10 mm, sâu 3 mm.Hút máu bằng giác hút hoặc bằng miệng rồi nhổ đi. Rạch rộng và hút máu: chỉ thực hiện trong 30 phút đầu, sau 1 giờ không làm.
- Không uống hoặc đắp bất kỳ thuốc lá gì lên vết cắn.
- Nếu đau nhiều: nạn nhân là người lớn thì cho paracetamol 1gr tiêm bắp hoặc tiêm tĩnh mạch.
- Nếu dấu hiệu toàn thân hay tại chỗ nhiều, đặt ngay một đường truyền tĩnh mạch ngoại vi (đặt xa chỗ cắn) để truyền dịch.
- Nếu không có phương tiện cấp cứu lưu động phải chuyển nạn nhân ngay không mất quá nhiều thì giờ để chờ sơ cứu.
2. Trong khi vận chuyển:
- Phải bất động, vận chuyển nhanh bằng xe cơ giới hoặc xe ôtô cấp cứu. Không đèo bằng xe đạp, xe máy nếu nạn nhân có sốc, truỵ mạch hoặc nạn nhân có liệt chi.
- Nếu có suy hô hấp phải bóp bóng Ambu, đặt ống nội khí quản.
- Chú ý điều trị rối loạn huyết động bằng dung dịch cao phân tử.
- Trong khi vận chuyển nên để thõng tay hoặc chân bị cắn.
3. Tại Khoa hồi sức cấp cứu tuyến Huyện:
- Sát trùng tại chỗ, chống uốn ván (tiêm SAT), kháng sinh dự phòng.
- Điều trị rối loạn đông máu.
- Truyền máu nếu bệnh nhân mất máu nhiều.
- Truyền dịch nhiều phòng suy thận cấp do tiêu cơ vân.
- Thông khí nhân tạo (PEEP) nếu có phù phổi cấp tổn thương.
- Chống phù nề (corticoid), chống đau (Pro-Dafalgan).
- Dùng huyết thanh kháng nọc rắn lục (tiêm chậm tĩnh mạch và tiêm tại chỗ). Chú ý đề phòng sốc phản vệ (nếu có phải tiêm ngay adrenalin).
- Chống viêm loét giác mạc và loét do tì đè.
4. Tại Khoa hồi sức cấp cứu tuyến Tỉnh: (các bước như tuyến huyện) thêm:
- Truyền Plasma tươi giầu tiểu cầu nếu giảm tiểu cầu nặng
- Chạy thận nhân tạo hay lọc màng bụng khi suy thận cấp có tiêu cơ vân nặng.
- Thay huyết tương trong 6 giờ đầu là biện pháp hiệu quả nhất sau khi dùng huyết thanh kháng nọc.
Bài viết nổi bật:
- Bốn điều tâm niệm để sống khỏe mạnh
- Học cách ăn uống để khỏe mạnh
- Dấu hiệu chứng tỏ bạn đang lãng phí cuộc đời?
- Chúng ta hãy dùng tâm Từ Bi để giải độc tố của tự thân
- Muốn thay đổi người khác, hãy thay đổi mình trước tiên
- Giá trị của thời gian





 GIỚI THIỆU CHUNG
GIỚI THIỆU CHUNG LỊCH SỬ HÌNH THÀNH
LỊCH SỬ HÌNH THÀNH BAN GIÁM ĐỐC
BAN GIÁM ĐỐC SƠ ĐỒ TỔ CHỨC
SƠ ĐỒ TỔ CHỨC CÁC BÁC SĨ
CÁC BÁC SĨ DỊCH VỤ CẤP CỨU
DỊCH VỤ CẤP CỨU DỊCH VỤ NGOẠI TRÚ
DỊCH VỤ NGOẠI TRÚ DỊCH VỤ NỘI TRÚ
DỊCH VỤ NỘI TRÚ KHÁM SỨC KHỎE
KHÁM SỨC KHỎE BẢNG GIÁ DỊCH VỤ
BẢNG GIÁ DỊCH VỤ DỊCH VỤ KHÁC
DỊCH VỤ KHÁC Tin nội bộ
Tin nội bộ CHẤT LƯỢNG BỆNH VIỆN
CHẤT LƯỢNG BỆNH VIỆN KẾ HOẠCH BỆNH VIỆN
KẾ HOẠCH BỆNH VIỆN HOẠT ĐỘNG BỆNH VIỆN
HOẠT ĐỘNG BỆNH VIỆN LỊCH CÔNG TÁC
LỊCH CÔNG TÁC TUYỂN DỤNG
TUYỂN DỤNG THƯ CẢM ƠN
THƯ CẢM ƠN BỆNH A-Z
BỆNH A-Z THUỐC A-Z
THUỐC A-Z SỐNG KHỎE
SỐNG KHỎE THÔNG TIN Y TẾ
THÔNG TIN Y TẾ Y HỌC THƯỜNG THỨC
Y HỌC THƯỜNG THỨC CHẨN ĐOÁN VÀ ĐIỀU TRỊ
CHẨN ĐOÁN VÀ ĐIỀU TRỊ CHÂN TRỜI Y HỌC RỘNG MỞ
CHÂN TRỜI Y HỌC RỘNG MỞ PHƯƠNG THUỐC KỲ DIỆU
PHƯƠNG THUỐC KỲ DIỆU DÀNH CHO BỆNH NHÂN
DÀNH CHO BỆNH NHÂN HỒI SỨC CẤP CỨU
HỒI SỨC CẤP CỨU CHUYÊN KHOA NỘI
CHUYÊN KHOA NỘI CHUYÊN KHOA NHI
CHUYÊN KHOA NHI Y HỌC CỔ TRUYỀN
Y HỌC CỔ TRUYỀN CHUYÊN KHOA SẢN
CHUYÊN KHOA SẢN BỆNH TRUYỀN NHIỄM
BỆNH TRUYỀN NHIỄM CHUYÊN KHOA NGOẠI
CHUYÊN KHOA NGOẠI CÁC CHUYÊN KHOA KHÁC
CÁC CHUYÊN KHOA KHÁC CHĂM SÓC ĐIỀU DƯỠNG
CHĂM SÓC ĐIỀU DƯỠNG Tài liệu hành chính
Tài liệu hành chính Tài liệu chuyên môn
Tài liệu chuyên môn Tài liệu hình ảnh
Tài liệu hình ảnh VĂN BẢN
VĂN BẢN BÀI HỌC CUỘC SỐNG
BÀI HỌC CUỘC SỐNG HOÀN THIỆN BẢN THÂN
HOÀN THIỆN BẢN THÂN ĐỌC SÁCH CÙNG BẠN
ĐỌC SÁCH CÙNG BẠN TIN HỌC NGOẠI NGỮ
TIN HỌC NGOẠI NGỮ KHOA HỌC NGHỆ THUẬT
KHOA HỌC NGHỆ THUẬT LỊCH SỬ VĂN HÓA
LỊCH SỬ VĂN HÓA THƯ GIÃN GIẢI TRÍ
THƯ GIÃN GIẢI TRÍ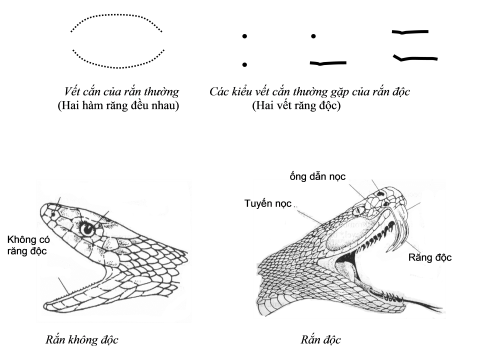


 THỰC HÀNH ĐỌC ĐIỆN TIM
THỰC HÀNH ĐỌC ĐIỆN TIM 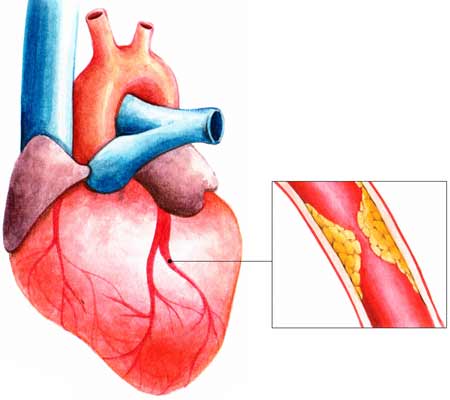 XỬ TRÍ NHỒI MÁU CƠ TIM
XỬ TRÍ NHỒI MÁU CƠ TIM  CẤP CỨU NGỪNG TUẦN HOÀN
CẤP CỨU NGỪNG TUẦN HOÀN  HƯỚNG DẪN ĐỌC CT NGỰC
HƯỚNG DẪN ĐỌC CT NGỰC  HƯỚNG DẪN ĐỌC XQ NGỰC
HƯỚNG DẪN ĐỌC XQ NGỰC  BỆNH TIM VÀ THAI SẢN
BỆNH TIM VÀ THAI SẢN  HƯỚNG DẪN ĐỌC CT Ổ BỤNG
HƯỚNG DẪN ĐỌC CT Ổ BỤNG  CỤC QL KHÁM CHỮA BỆNH
CỤC QL KHÁM CHỮA BỆNH  CẢNH GIÁC DƯỢC
CẢNH GIÁC DƯỢC  Bộ y tế
Bộ y tế  BỆNH VIỆN BẠCH MAI
BỆNH VIỆN BẠCH MAI  CỤC QUẢN LÝ DƯỢC
CỤC QUẢN LÝ DƯỢC  THƯ VIỆN HOA SEN
THƯ VIỆN HOA SEN 